こんにちは
今回は、大動脈内バルーンパンピング(以下:IABP)について、わかりやすく解説していきます!
公式LINEでブログ更新をお知らせしています!登録していない方はぜひ!
大動脈内バルーンパンピング(IABP)とは
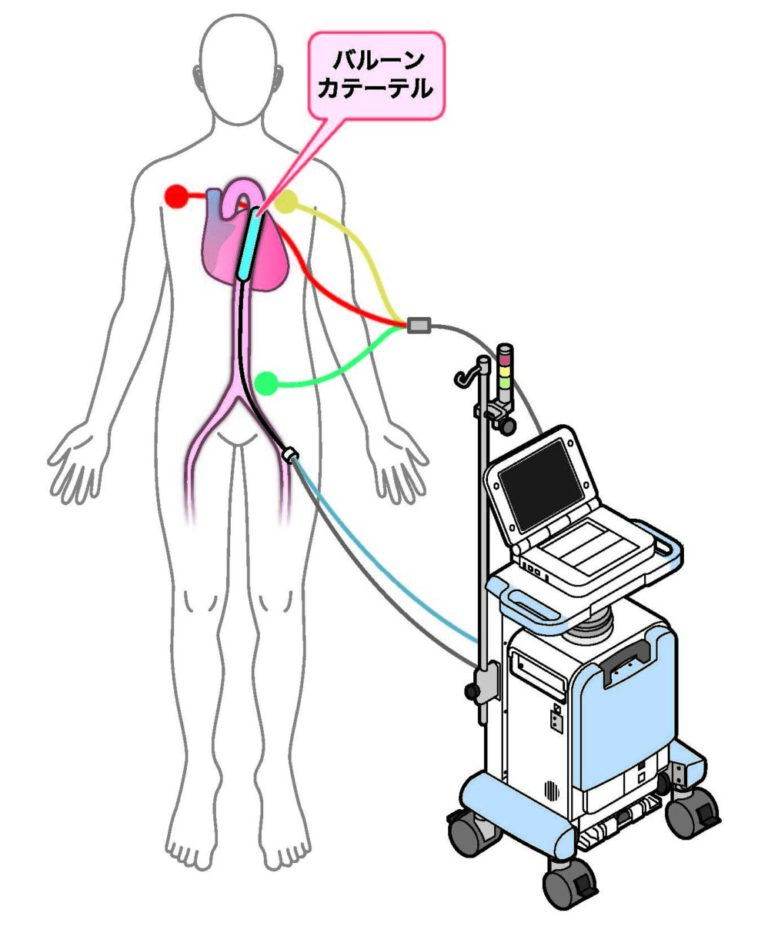
引用:MERA
IABPとは、1962 年にMoulopoulosによって考案され、Kantrowitzらが臨床応用しました
経皮的に下行大動脈に留置したバルーンを、心周期に同調させて「膨張」と「収縮」を繰り返すことにより、循環動態上の効果を期待するものです
冠動脈の灌流を改善させます
血圧サポートとしては有効ですが、心拍出量のサポートは少ないです
IABPの目的
IABPは心原性ショックの血行動態を改善するために使用されます
心原性ショック
拡張期血圧を上昇、心拍出量を増加させます
それに伴い、心筋酸素消費量を減少、拡張期冠血流を増加させて心筋虚血を改善させます
急性僧帽弁閉鎖不全
左室から右室の短絡量や、左室から左房への僧帽弁逆流量を減少させます
目的は、主に心原性ショックとなります
IABP使用患者は重篤な状態であると言えます
IABPの適応
IABPの適応は、「心筋虚血による重篤な循環動態の悪化(心原性ショック)」です
他に挙げられるIABP適応例です
- 人工心肺(CPB)後の低心拍出量(LOS)
- ハイリスクな血管形成術時の補助
- 難治性の狭心症
心原性ショックの他に、術中の心肺機能補助としても使用されます
IABPの効果
その効果は2つあります
・diastolic augmentation(ダイアストリック・オーグメンテーション)
・systolic unloading(シントリック・アンローディング)
diastolic augmentation(ダイアストリック・オーグメンテーション)
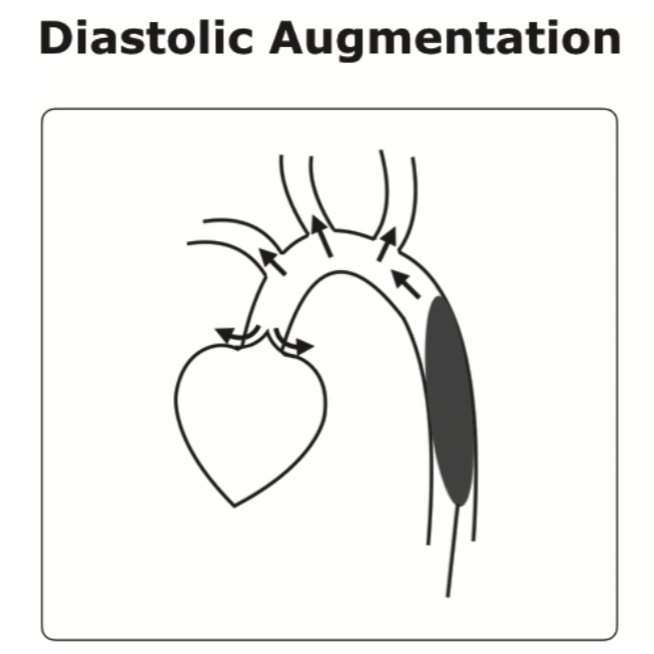
引用:周術期管理における循環補助法 大動脈内バルーンパンピング 金 徹
diastolic augmentationとは、心拡張期にバルーンを膨張させるものになります
大動脈近位の血管内容量は増加し、拡張期圧が上昇します
以下の動脈流量の増加が期待できます
- 冠動脈
- 腕頭動脈
- 左総頸動脈
- 左鎖骨下動脈
- 腎動脈
systolic unloading(シントリック・アンローディング)
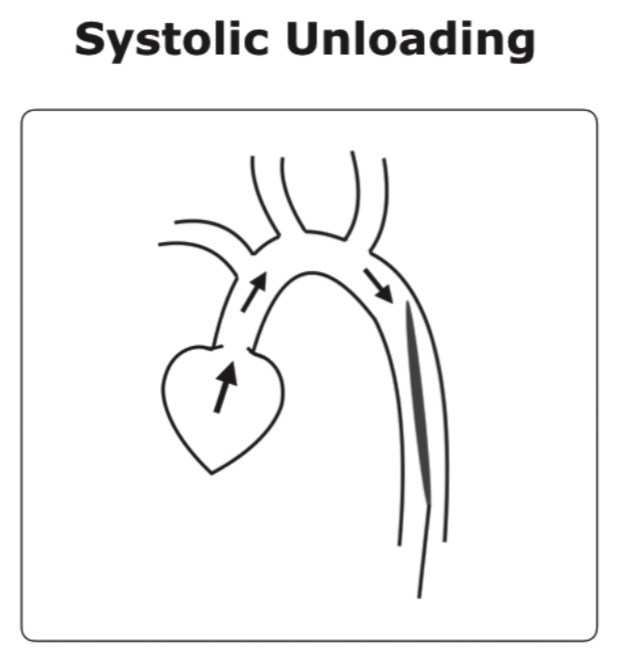
引用:周術期管理における循環補助法 大動脈内バルーンパンピング 金 徹
systolic unloadingとは、心収縮期にバルーンを収縮させるものになります
大動脈近位の血管内容量は減少し、バルーンを急速に収縮させることで以下のことを期待します
- 後負荷の軽減
- 心拍出量の増加
IABPの効果は以下の通りです
・diastolic augmentation
・systolic unloading
IABPのトリガー(同期方法)
IABPの同期方法は2つあります
- 心電図
- 動脈圧波形
心電図波形
基本的にR波をトリガーとすることが一般的です
R-R間隔を機器が予測して同期のタイミングを得ています
術中は電気メスなどによる干渉やその他のノイズを受けやすいため使用しません
動脈圧波形
バルーンの膨張と収縮のタイミングが適切か否かを判断する時に用います
1対2 (2心拍に対してバルーンの膨張、収縮が1回) 以上のタイミングで確認します
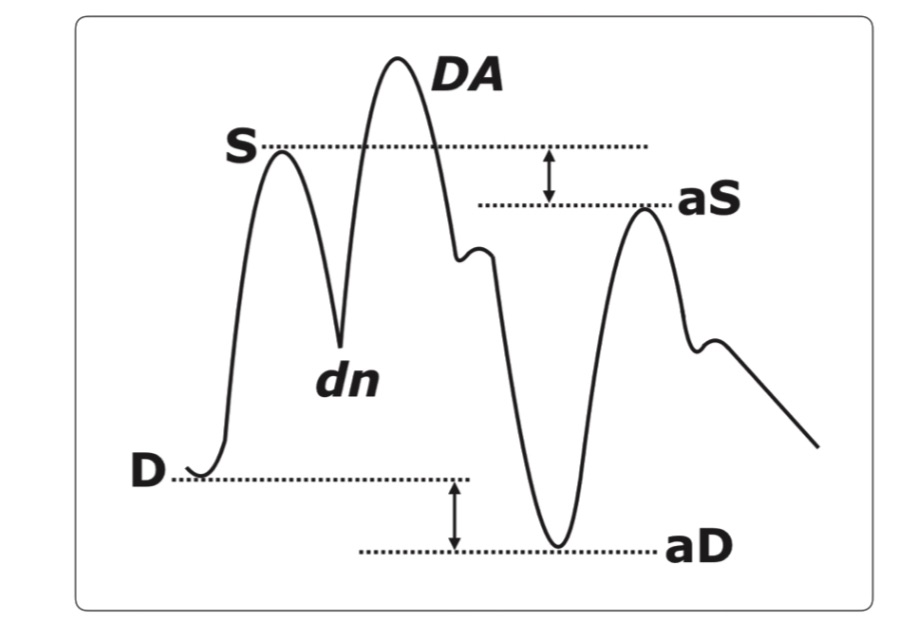
DA:diastolic augmentation,dn:dicrotic notch,S: IABP で補助されていない収縮期血圧,D:IABP で 補助されていない拡張期血圧,aS:IABPで補助され た収縮期血圧,aD:IABP で補助された拡張末期血圧 引用:周術期管理における循環補助法 大動脈内バルーンパンピング 金 徹
インターナルモード
心電図、動脈圧波形どちらも同期できない場合は、装置内部の独立した周期により非同期で作動させます
このことを「インターナルモード」といいます
目的は、バルーン停止時の血栓形成予防です
アシスト比
1対n はアシスト比といい、「心拍数に対するIABPの膨張と収縮の周波数の比」です
IABPのウェニングでは徐々にバルーンの収縮と拡張の回数を減らしていきます
アシスト比が少なくなれば、バルーンが動かない時間も増えるので、血栓形成リスクは高くなります
圧関係の理想
・補助されていない拡張末期圧(D) > 補助された拡張末期圧(aD)
・補助されていない収縮期圧(S) > 補助された収縮期圧(aS)
バルーンの刺入部位、先端位置
バルーンの刺入部位
・大腿動脈 ← 一般的に選択されます
・鎖骨下動脈
・腋窩動脈
バルーン先端位置
一般的には胸部単純X線写真で確認します
適切な位置は、「バルーン先端と鎖骨下動脈起始部との距離が2-3cm」となります
一般的に大腿動脈を選択されることが多いです
この場合は、股関節の屈曲が禁止されるため、床上安静となります
鎖骨下動脈、腋窩動脈は歩行が可能という利点はありますが、私は臨床で経験したことがありません
IABPの使用期間
IABPの使用期間の中央値は3.0日
引用:循環器トライアルデータベース IABP-SHOCK II
しかし、合併症を考慮すれば留置期間は可能な限り短い方が望ましいです
中には長期留置が可能であるという報告もありますが、10-14日以上留置する場合は、腋窩動脈から刺入することをお勧めしています
長期留置は合併症のリスクを伴います
次に、IABPの合併症について説明します
IABPの合併症について
合併症
IABP刺入による合併症は稀であり、報告されている発生率は2.6%
そのほとんどは血管関連合併症です
- 下肢虚血
- 穿刺部位での出血
- 血管損傷
合併症の危険因子
一般論としての合併症に対する危険因子です
- 末梢動脈疾患
- 大きなカテーテルサイズ
- BSA < 1.8m2
- CI < 2.2L/min/m2
- 高齢者
- 女性
- 糖尿病
- 高血圧
非血管性の合併症の報告もありますが、IABP非使用群との有意差は認められていません
危険因子は、合併症に限らず心大血管疾患においては留意すべきものが多いですね
IABPの禁忌
IABPの禁忌は、以下の通りです。
mild以上の大動脈弁閉鎖不全症
拡張期血圧の上昇により大動脈弁逆流量を増加させてしまいます
すると、左室拡張末期圧(LVEDP)が増加し、さらなる虚血を誘発するため禁忌となっています
大動脈解離あるいは重症大動脈瘤
IABPバルーンにより、解離の拡大や破裂の危険性が増加するため禁忌となっています
重症末梢動脈疾患
下肢の虚血を生じさせるため、禁忌となっています
必要に応じて血行再建術後にカテーテルを挿入します
コントロール不良の敗血症、凝固障害
高度の出血リスクを伴うため禁忌となっています
IABPの禁忌もしっかりと覚えておきましょう
心原性ショックだからと言って安易にIABPを導入しないように!
リハビリテーション
IAPBが大腿動脈に挿入されている場合は、床上安静の指示になります
理由としては股関節の屈曲が禁忌となることもそうですが、何より「循環動態が不安定でサポートが必要な状態」だからです
循環動態の把握や可能な範囲での理学療法評価を実施し、離脱後に離床を開始していきます
早期離床のエビデンスは高いですが、あくまで安全性が保証されていることが原則です!!
参考文献
・IABPによる循環補助の有用性と限界:石原正治
・術後重症心不全に対する補助人工心臓の現状:志賀 卓弥
・急性冠症候群の急性期治療:伊苅 裕二
・大動脈内バルーンパンピング:金 徹
最後に
IABPについて解説しました
理学療法士がここまで理解する必要があるのか、と疑問に思う人もいるでしょう
私は、知っておいた方が良いと思っています
患者がどのような状態であるのか、患者把握が容易になるからです
他職種とのコミュニケーションにも活用できると思うので、何度も見直して勉強して下さい!
心不全についての記事はこちらから

心不全関連の記事です。
公式LINEでブログ更新をお知らせしています!登録していない方はぜひ!




コメント